Originally published in Compendium, an AEGIS Publications Property. All rights reserved.
Management of Bleeding After Exodontia, Periodontal, or Implant Surgery by Gary Greenstein, DDS, MS; and John Cavallaro, DDS. Originally published in Compendium of Continuing Education in Dentistry 42(1) January 2021. © 2021 AEGIS Publications, LLC. All rights reserved. Reprinted with permission of the publishers.
Despre autori:
Gary Greenstein, DDS, MS, Clinical Professor, Department of Periodontics, College of Dental Medicine, Columbia University; Private Practice, Surgical Implantology and Periodontics, Freehold, New Jersey
John Cavallaro, DDS Former Clinical Professor, Department of Prosthodontics, College of Dental Medicine, Columbia University; Private Practice, Surgical Implantology and Prosthodontics, Brooklyn, New York
Obiective studiate:
- managementul sângerării în cursul procedurilor chirurgicale orale frecvent efectuate
- tipul de medicație ce necesită sistarea preoperatorie
- gestionarea complicațiilor hemoragice după intervenții chirurgicale dentare
În timpul și după procedurile chirurgicale orale frecvent efectuate, o hemoragie accentuată poate surveni și la pacienții care nu suferă de tulburări de sângerare. Acest articol dezbate gestionarea diferitelor scenarii hemoragice legate de extracții, chirurgia parodontală și implantară. Sunt oferite informații cu privire la vascularizație, mecanismele hemostatice, evaluările pacientului și medicația ce necesită sistarea preoperatorie.
În timpul și ulterior extracției, chirurgiei parodontale sau implantare, hemoragia poate surveni de la nivelul țesuturilor moi și/sau al osului alveolar. Termenul de hemoragie denotă faptul că sângele a părăsit patul vascular lezat. Pe parcursul unei proceduri sau după suturarea lamboului, presiunea digitală cu comprese este suficientă, de obicei, pentru obținerea hemostazei. Cu toate acestea, în timpul intervenției sau postoperator pot surveni hemoragii ce necesită măsuri suplimentare, dincolo de tamponarea compresivă și suturare.
Acest articol abordează gestionarea hemoragiilor asociate extracțiilor, intervențiilor chirurgicale parodontale și implantare la pacienții fără tulburări de coagulare (cum ar fi hemofilia). Sunt oferite informații generale pentru a îmbunătăți înțelegerea evenimentelor fiziologice și a structurilor anatomice asociate hemoragiei din timpul procedurilor chirurgicale dentare frecvente.
Tipuri de hemoragie
În timpul intervenției chirurgicale pot surveni trei tipuri de sângerări, clasificate în funcție de tipul vaselor sangvine lezate: arteriale, venoase și capilare.1 Sângerarea arterială rezultă din lezarea unei artere, iar hemoragia este pulsatilă, viguroasă și de culoare roșu aprins. Cea de cauză venoasă are o nuanță mai închisă, cu un flux mai neted. Hemoragia capilară se caracterizează prin inundare sangvină la nivelul zonei operatorii, dar fără posibilitatea identificării sursei sângerării.
Sângerarea poate fi descrisă ca fiind primară, reacționară sau secundară.1,2 Hemoragia primară are loc în momentul lezării. Hemoragia de reacție este cea care apare imediat după operație (<24 ore) (fig. 1). Sângerarea întârziată (> 24 ore) se numește hemoragie secundară și poate fi cauzată de dislocarea cheagurilor, traume locale sau infecții.1
Evaluarea preoperatorie a pacientului
Înainte de o intervenție chirurgicală orală se impune examinarea atentă a pielii feței și gâtului și a suprafețelor mucoase pentru constatarea eventualelor modificări anormale asociate cu hepatomegalie, splenomegalie, etc.1 Insuficiența hepatică poate manifesta semne de icter sau telangiectazii. Pacienții cu splenomegalie pot prezenta îngălbenirea tegumentelor și a sclerei oculare. Este prudentă înregistrarea unui istoric al pacientului legat în mod specific de probleme de sângerare. Cele mai multe stări patologice vasculare și ale trombocitelor sunt dobândite (de ex. trombocitopenia), în timp ce tulburările grave de coagulare sunt ereditare (tabelul 1).3 Un istoric de intervenție chirurgicală care nu a cauzat sângerări anormale este un semn rezonabil că nu există tulburări de coagulare ereditare.
Pe baza istoricului medical și a inspecției fizice a pacientului, dacă există suspiciuni cu privire la posibilitatea unei tulburări, pot fi solicitate diverse teste de laborator, inclusiv timpul de sângerare, numărul și analiza funcției trombocitelor, timpul de protrombină și timpul de tromboplastină parțială.4 Pacienții cu probleme specifice (de ex. hemofilie) necesită tratarea într-un mediu spitalicesc, cu administrare preoperatorie de factori de coagulare.
Înainte de procedurile chirurgicale trebuie înregistrate tensiunea arterială și pulsul. Tensiunea arterială crescută poate genera intraoperator sângerări excesive; se recomandă evitarea procedurilor dentare elective la pacienții a căror valoare depășește 180/110 mm Hg.5
Sistarea medicamentelor, la nevoie
Înainte intervenției chirurgicale, poate fi necesară întreruperea unor medicații pentru a le contracara efectele asupra sângerării. Sunt sugerate următoarele instrucțiuni pentru medicamentele obișnuite:
Aspirina
Deși afectează ireversibil trombocitele, nu este necesară întreruperea administrării înaintea unei intervenții chirurgicale dentare de rutină.6,7 Cu toate acestea, pentru o procedură precum elevarea sinusului, autorii recomandă oprirea cu 5-7 zile înainte de operație, deoarece mijloacele de hemostază locală nu sunt întotdeauna eficiente la nivel sinusal, din cauza accesului limitat.
Clopidogrel (Plavix®)
Modifică irevocabil trombocitele, însă ca și în cazul aspirinei, acesta nu trebuie oprit înaintea unei intervenții chirurgicale minore6,7. Din nou, în cazul unei proceduri de sinus-lift, se recomandă sistarea cu 5-7 zile preoperator; de asemenea, la fel și în cazul altor medicamente care combat agregarea plachetară, inclusiv Ticlopidina (Ticlid®), Prasugrel (Effient®) și Ticagrelor (Brilinta®).
Warfarina (Coumadin®)
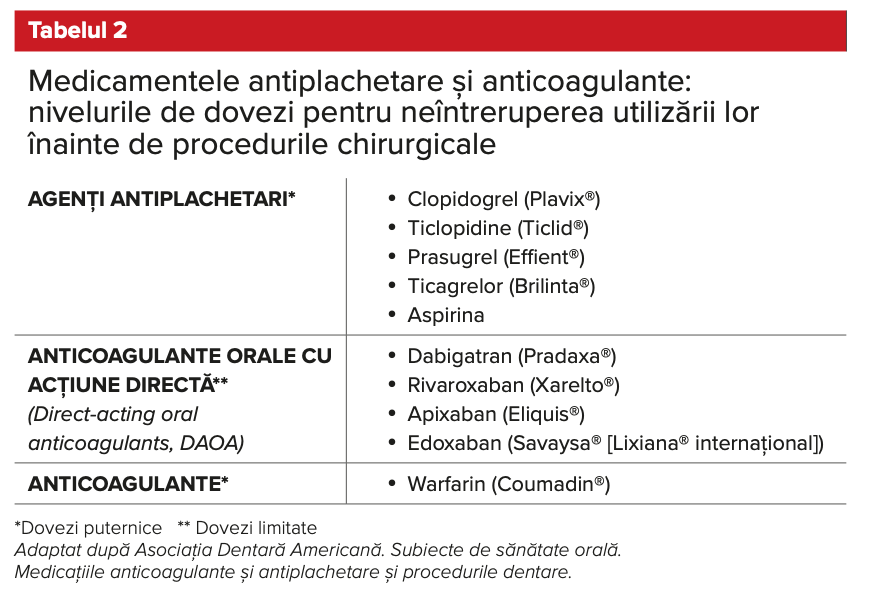
Poate fi oprită ori redusă sau nu, sub îndrumarea unui medic generalist, 3 zile preoperator.6,7 O recenzie sistematică a concluzionat că valoarea optimă a raportului internațional normalizat (international normalized ratio, INR) pentru procedurile chirurgicale dentare este de 2,5 – valoare la care riscul de sângerare sau de tromboembolism este redus. Cu toate acestea, aceeași metaanaliză a concluzionat că procedurile minore, cum ar fi biopsiile, extracția dentară necomplicată sau chirurgia parodontală, pot fi conduse în condiții de siguranță cu un INR mai mic de 4.8 Aceasta coincide cu evaluarea Asociației Dentare Americane (American Dental Association, ADA) conform căreia există dovezi puternice că warfarina nu trebuie întreruptă înaintea procedurilor chirurgicale de rutină (tabelul 2).9
Dabigatran (Pradaxa®), Rivaroxaban (Xarelto®) și Apixaban (Eliquis®)
Este necesară sistarea preoperatorie a acestor anticoagulante orale cu acțiune directă (direct-acting oral anticoagulants, DOAC) timp de 2 zile pentru a le întrerupe efectul. Uneori, acestea pot fi întrerupte cu o zi înainte de intervenția chirurgicală sau deloc, în funcție de evaluarea de către medicul generalist a riscului pe care suspendarea medicației ar putea să o prezinte pentru pacient. Timpul de înjumătățire este de 12-17 ore pentru Pradaxa, de 7-13 ore pentru Xarelto și de 8-13 ore pentru Eliquis.10
Conform ADA, terapia anticoagulantă sau antiplachetară nu trebuie modificată înainte de intervenția chirurgicală dentară pentru majoritatea pacienților (tabelul 2).9 Există dovezi puternice pentru a nu opri medicamente precum agenții antiplachetari, dar există doar probe limitate pentru această recomandare în ceea ce privește clasa noilor anticoagulante orale cu acțiune directă (DOAC) (tabelul 2).9 În acest sens, o recenzie recentă publicată de Fortier et al a concluzionat că nu există date suficiente pentru a stabili un protocol de tratament bazat pe dovezi pentru pacienții de chirurgie dentară care iau noile anticoagulante.11 Prin urmare, în cazul acestora (DOAC), protocoalele de tratament trebuie să se bazeze pe starea de sănătate a pacientului și pe tipul procedurii / procedurilor de efectuat. Riscurile de sângerare asociate cu tratamentul pacienților aflați sub tratament cu anticoagulante au fost discutate pe larg în diferite publicații.7,12-15
Medicamente pe bază de plante și vitamine
Ginsengul, ginkgo biloba, ghimbirul, vitamina E dar și usturoiul pot crește timpul de sângerare; oprirea acestora cu o săptămână înainte de procedurile chirurgicale poate fi benefică.16
Vascularizația diferitelor regiuni orale
Deoarece arterele și venele majore sunt situate în profunzimea țesutului conjunctiv al cavității orale, de obicei acestea nu sunt lezate în timpul procedurilor chirurgicale dentare de rutină.17,18 Cu toate acestea, pentru a înțelege diferitele scenarii hemoragice ce pot surveni atunci când se efectuează astfel de proceduri chirurgicale, clinicienii trebuie să cunoască vasele sanguine care pot fi lezate (fig. 2).
Vascularizația mandibulei
Artera carotidă externă se ramifică la nivelul gâtului în arterele linguală și facială. Din artera linguală se desprinde cea sublinguală, coronar față de mușchiul milohioidian, iar din artera facială cea submentală, situată inferior mușchiului milohioidian. Aceste vase asigură vascularizația planșeului bucal și a limbii. Gingia linguală își dobândește aportul de sânge din artera sublinguală, iar cea vestibulară din artera bucală.
Vascularizația maxilarului
Artera carotidă externă dă naștere arterei maxilare, ale cărei ramuri sunt importante pentru chirurgul dentar. La nivelul palatului, artera palatină mare iese din orificiul palatin mare și se îndreaptă anterior în șanțul situat între pereții orizontali și verticali ai bolții palatine, iar artera nazopalatină iese din foramenul nasopalatin situat palatinal față de incisivii maxilari. Țesuturile gingivale orale primesc vascularizație de la vasele palatine, iar gingia vestibulară este alimentată de artera bucală și de arterele alveolare superioare posterioare, medii și anterioare.
Hemostaza și gestionarea sângerării intraorale
Dacă survine lezarea unui vas sangvin, trebuie obținută hemostaza. Hemostaza cuprinde trei etape principale: vasoconstricția, formarea dopului plachetar (trombocitar) și coagularea.19 Inițial, endoteliul vaselor sangvine lezate eliberează endoteline vasoconstrictoare (substanțe chimice) pentru a reduce fluxul sangvin. Apoi, survine blocarea mecanică a leziunilor de la nivelul peretelui vascular prin trombocitele ce se atașează la colagenul expus (aderența plachetară). Trombocitele eliberează mediatori chimici, având loc astfel agregarea plachetară, cu formarea dopului plachetar. Cascada de coagulare ce determină coagularea propriu-zisă constă dintr-o cale extrinsecă și una intrinsecă. Acestea se unesc într-o cale comună, în cadrul căreia trombina se transformă în fibrinogen, apoi în fibrină, ce creează în cele din urmă cheagul final (fig. 3).20
Hemoragia accentuată poate fi asociată oricărei proceduri chirurgicale orale; diferite scenarii pot necesita măsuri de control, astfel:
Extracția dentară
Atunci când se extrage un dinte și vasele de sânge apicale sunt mari, poate exista un răspuns hemoragic extrem. Trebuie aplicată aspirația, astfel încât să se poată determina sursa exactă a sângerării. Dacă este posibil, trebuie introdus un ac anestezic în foramenul apical alveolar și injectat anestezic local cu adrenalină. Alternativ, ar putea fi aplicat un electrocauter dacă este disponibil; cauterizarea minoră a osului nu va împiedica vindecarea.
O altă tehnică implică saturarea unei comprese cu anestezic local cu adrenalină, rularea acesteia și apoi plasarea în alveolă și menținerea pe loc cu un elevator periostal.2,21 Conform autorilor, aceste trei metode sunt de obicei eficiente în controlul unei alveole hemoragice.
De asemenea, pot fi utilizate alte două tehnici de control al sângerării: osul poate fi presat cu un instrument, sau în alveolă se poate introduce material de grefă osoasă, forțându-l pe loc pentru a oblitera canalele nutritive osoase.2,21 Deși, în general, sângerarea trebuie oprită înainte de plasarea materialului de grefă.
Un factor important în oprirea sângerării este timpul alocat hemostazei (timpul de sângerare este între 1-9 minute).22 Pe o regiune hemoragică se pot utiliza și alți agenți folosiți în mod obișnuit care includ, dar nu se limitează la Surgicel®, Gelfoam®, trombină și Avitene™ (tabelul 3).2,19,23
Chirurgia parodontală
În timpul unei intervenții chirurgicale parodontale pot surveni mai multe scenarii hemoragice. Sângerarea din os poate fi gestionată în modul descris anterior pentru alveolele postextracționale. Sângerarea de la nivelul țesutului moale sau al unui lambou poate fi controlată cu presiune digitală sau anestezic local cu adrenalină injectat în țesut, sau printr-o combinație a ambelor tehnici. Cauterizarea poate fi, de asemenea, utilă. Dacă sângerarea provine dintr-o arteriolă, se aplică presiune și o pensă hemostatică la nivelul lamboului.
La recoltarea unei grefe de țesut conjunctiv din palat, există riscul lezării unei ramuri a arterei palatinale mari sau chiar a arterei. Clinicienii trebuie să rețină că bolta palatină este clasificată ca fiind superficială (cu înălțimea de 7 mm), medie (înălțime de 12 mm) sau înaltă (înălțime de 17 mm).24 La recoltarea unei grefe de țesut conjunctiv, clinicianul nu trebuie să se apropie la mai mult de 2 mm față de artera palatinală pentru a evita lezarea acesteia,24 care are traiectul într-un șanț la nivelul căruia se îmbină peretele orizontal și vertical al palatului.18
Dacă această arteră se lezează, hemoragia rezultată poate fi controlată conform experienței autorilor cu ajutorul următorilor pași: aspirație, presiune, injectarea anestezicului cu adrenalină, fixarea lamboului, cauterizare și, dacă vasul de sânge este vizibil, ligaturarea acestuia. Dacă vasul de sânge nu este vizibil, se practică sutura folosind un ac FS-1 (un ac mare); se începe de la locul plăgii și se introduce acul larg, se face o buclă în jurul vasului și se ligaturează viguros. Acest lucru este continuat la fiecare 3 mm, avansând spre foramenul palatin mare.
Chirurgia implantară: posibile probleme de sângerare
Canalul nazopalatin
Când țesutul palatinal trebuie reflectat deasupra canalului nazopalatin pentru a facilita grefarea osoasă în pregătirea pentru un implant dentar, ar trebui enucleat conținutul canalului, inclusiv artera nazopalatină (fig. 4).25,26 Pe măsură ce țesutul este eliminat, există adesea un răspuns hemoragic. Procedura de control al sângerării este similară cu gestionarea unei alveole postextracționale hemoragice.
Osteotomie
Reflectarea lamboului poate expune micile vase sangvine osoase (canale nutritive) ce pot provoca hemoragie sub forma a mici jeturi verticale. Gestionarea prin presiune digitală, injectarea anestezicului cu adrenalină în canalul nutritiv sau prin cauterizare termică este suficientă în general. În timpul practicării osteomiei, poate surveni pomparea de sânge din os (posibil la câțiva milimetri înălțime) de la nivelul unui canal nutritiv mare. După ce freza atinge lungimea corectă, aceasta se îndepărtează și în osteotomie trebuie introdus un știft de ghidare pentru a opri sângerarea. După utilizarea fiecărei freze suplimentare, știftul de ghidare corespunzător trebuie reintrodus pentru a controla sângerarea până la finalizarea procedurii.27 Implantul va acționa ca un „dop” hemostatic (fig. 5). Dacă o alveolă încă sângerează după plasarea imediată a implantului, aceasta poate fi manipulată așa cum s-a descris anterior la gestionarea alveolei postextracționale.
Elevarea sinusurilor
Sângerări extreme pot apărea din diverse motive atunci când se creează osteotomia peretelui lateral sinusal. Se poate leza un vas sangvin ce traversează de-a lungul membranei schneideriene sau se poate secționa o arteră intraosoasă din peretele lateral al sinusului. Controlul hemoragiei din artera aflată de-a lungul membranei poate fi realizat prin plasarea unei comprese saturată cu soluție anestezică (1/50.000 adrenalină) (fig. 6).27,28 Sângerarea din peretele osos va necesita fie presiune directă cu un instrument (de ex. un hemostat), fie poate fi atins cu un dispozitiv de cauterizare.
Dacă fereastra laterală a fost deja creată, o modalitate alternativă de a aborda o sângerare arterială intraosoasă este de a ridica membrana și de a fixa o pensă hemostatică pentru presiune osoasă, obliterând astfel vasul sangvin hemoragic (fig. 7), sau se poate utiliza cauterul la locul sângerării. Trebuie remarcat faptul că, în 20% din cazuri, arterele intraoase se află la mai puțin de 16 mm de creasta osoasă și pot prezenta o complicație în timpul pregătirii ferestrei laterale.29
Perforarea involuntară a peretelui cortical oral
Dacă sângerarea este indusă în planșeul bucal datorită perforării linguale a peretelui în timpul practicării osteotomiei, se poate utiliza soluția anestezică cu adrenalină pentru a provoca vasoconstricție și presiune fermă cu comprese în planșeu.27 La efectuarea tamponării, degetul mare este plasat în planșeu, iar degetul arătător se poziționează în afara cavității orale și se aplică o presiune prelungită. Ligaturarea vasului de sânge hemoragic este terapia preferată și oferă rezultatul cel mai fiabil, deși acest procedeu poate fi dificil de realizat.27,30
După controlul hemoragiei, pacienții trebuie evaluați cu atenție pentru a determina dacă trebuie îndrumați la un spital pentru monitorizarea și posibila gestionare a căilor aeriene. Dacă sângerarea persistă, medicul trebuie să solicite ajutor (din partea unui centru medical), deoarece poate fi necesară ligaturarea directă a vasului de sânge. Dacă hemoragia continuă și se dezvoltă un hematom sublingual, intubația poate constitui o necesitate pentru controlul căilor respiratorii.27
Cantitatea de sânge hemoragic în timpul chirurgiei dentare
O persoană are în medie 5000 ml de sânge (cinci litri).31 Autorii nu cunosc studii care să fi abordat cantitatea de sânge hemoragic ce apare în timpul procedurilor de implantare sau la augmentarea crestei alveolare sau a podelei sinusale. După o intervenție chirurgicală parodontală, care durează de obicei mai puțin de 2 ore, pierderea de sânge este de obicei <125 ml (maxilar 110 ml, mandibulă 151 ml).32 Ar fi de așteptat o pierdere mai mică de sânge în timpul unei proceduri simple de implantare, dar acest lucru poate varia în funcție de numeroși factori (de ex. amploarea intervenției chirurgicale, sănătatea țesuturilor etc.). Dacă tensiunea arterială a unui pacient scade cu 20 mg sau pierderea de sânge este >500 ml ori ritmul cardiac al pacientului crește cu 20%, pot fi necesare soluții intravenoase pentru creșterea tensiunii arteriale.33
Cantitatea de hemoragie poate fi influențată de concentrația de adrenalină dintr-un anestezic ce produce vasoconstricție. Pierderea de sânge după o intervenție chirurgicală parodontală pe un sextant, utilizând concentrația de 1/50.000 față de 1/100.000 de adrenalină cu lidocaină a fost raportată a fi <120 ml, respectiv <246 ml. 34
Dacă se secționează un vas sangvin din planșeul oral (de ex. artera sublinguală), hemoragia poate duce la pierdere de sânge de până la 420 ml în decurs de 30 minute.30 Aceasta a fost calculată pentru o arteră cu diametrul de 2 mm, cu un flux sanguin estimat la 0,2 ml per bătaie (70 bătăi pe minut x 0,2 ml = 14 ml / minut, 14 ml / minut x 30 minute = 420 ml pierdere de sânge).30
Complicații postoperatorii legate de sângerare
Hemoragia după suturare
Deși un eveniment rar, sângerarea care a fost ținută sub control în timpul procedurii chirurgicale poate surveni prin linia de incizie, după suturarea lamboului, din cauza efectului de revenire, prin care vasoconstricția furnizată de adrenalină se epuizează și survine vasodilatația vaselor sangvine. Gestionarea implică, de obicei, aplicarea de presiune timp de 10 minute și injectarea de anestezic local cu adrenalină.
Important, pacientul nu trebuie lăsat să plece până ce hemoragia nu se oprește complet. Dacă hemoragia persistă, lamboul trebuie redeschis și se impune detectarea originii sângerării. Se poate utiliza cauterizare termică sau se pot aplica agenți hemostatici (de ex. Surgicel, Gelfoam, Avitene), iar lamboul trebuie resuturat și plaga postoperatorie monitorizată pentru a se asigura că hemoragia s-a oprit înainte ca pacientul să fie eliberat.
Hemoragia reacționară
Dacă pacienții prezintă sângerări postoperatorii acasă, aceștia trebuie instruiți să aplice peste locul chirurgical o compresă umedă sub presiune digitală, timp de 10 minute, și să repete la nevoie pentru încă 10 minute. În ultimă instanță, un săculeț de ceai verde sau negru învelit în compresă ar putea fi aplicat sub presiune digitală deasupra locului sângerând. Ceaiul conțin acid tanic, cunoscut pentru îmbunătățirea mecanismului de coagulare.35 Dacă această strategie este ineficientă și hemoragia continuă, pacientul trebuie examinat imediat, mai ales dacă survine seara. Pacientul nu trebuie lăsat în această stare pe perioada nopții, deoarece, în timpul somnului, dacă hemoragia continuă, acesta poate înghiți o cantitate excesivă de sânge, ceea ce poate duce la vărsături.
Cheag masiv
Rareori postextracțional se formează cheag masiv (liver clot) (fig. 1) din cauza coagulării incomplete a fibrinei și se manifestă ca o masă lent dezvoltată, roșie-maronie. Dacă un pacient dezvoltă un astfel de cheag și nu se află în cabinet, poate avea dificultăți în controlul sângerării; trebuie instruit să șteargă cheagul cu o compresă și să aplice presiune locală timp de 10 minute. Dacă hemoragia nu poate fi astfel controlată, pacientul trebuie să revină la cabinet și se recomandă îndepărtarea cheagului, injectarea locală de anestezic cu adrenalină 1/50.000, chiuretarea cheagului de fibrină și resuturarea.36 Ocazional, poate fi necesară cauterizarea pentru a controla eficient sângerarea. După 10 minute, timp în care pacientul oclude pe compresă, se verifică formarea unui cheag de fibrină adecvat.
Echimoză și modificări ale culorii țesuturilor
Pe măsură ce efectul epinefrinei dispare după o intervenție chirurgicală dentară, apare vasodilatația vaselor sangvine. Dacă survine hemoragie postoperatorie, sângele poate avansa de-a lungul planurilor fasciale conducând la dezvoltarea de echimoze, cu tipar topografic variabil. Colorarea țesutului poate apărea adiacent locului chirurgical sau, din cauza gravitației, se poate extinde până la nivelul mușchilor pectorali (fig. 8). Cronologia schimbării culorilor legate de descompunerea hemoglobinei este previzibilă: inițial echimoza apare roșiatică, în câteva ore poate deveni neagră-albăstruie, în ziua 6 culoarea se schimbă în verde (hemoglobina convertită în biliverdină), iar în ziua 8-9 poate fi maronie-gălbuie (bilirubină prezentă). În general, organismul resoarbe hemoglobina și produsele secundare ale hemoglobinei în 2-3 săptămâni.37 Echimoza nu necesită în mod obișnuit terapie, iar instrucțiunile postoperatorii verbale și scrise ar trebui să informeze pacientul că această complicație nu reprezintă neapărat o problemă.
Concluzii
Acest articol a discutat variate tehnici clinice pe care medicii dentiști le pot utiliza pentru a gestiona sângerarea atunci când efectuează proceduri chirurgicale obișnuite. Chirurgia executată cu succes se bazează pe o planificare atentă a tratamentului și atenție la detalii.
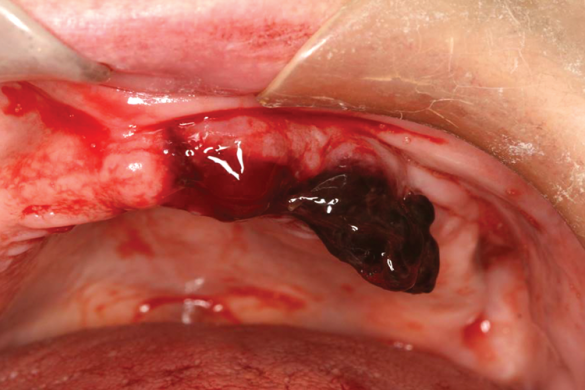
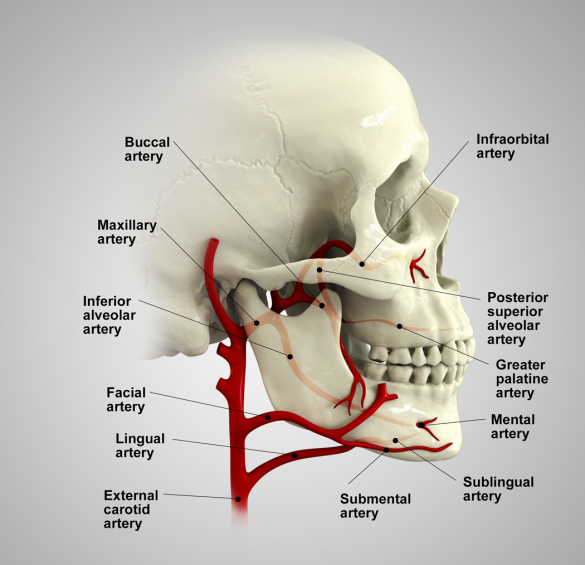
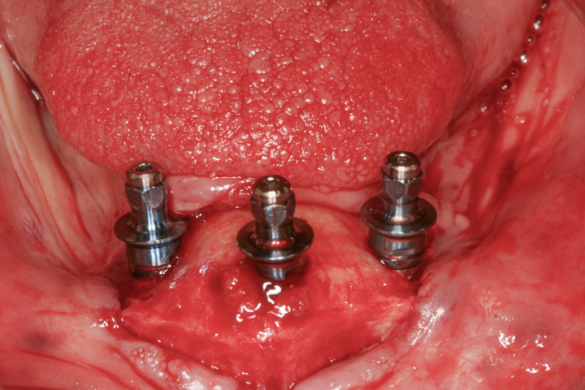
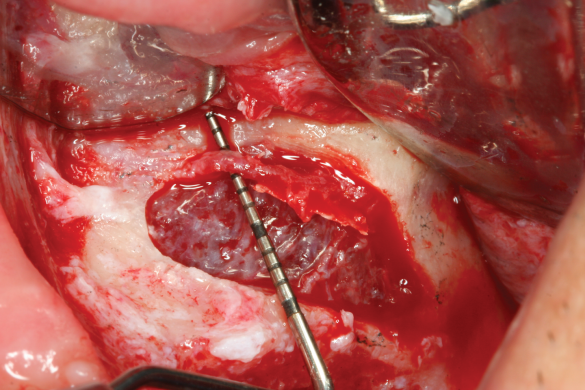

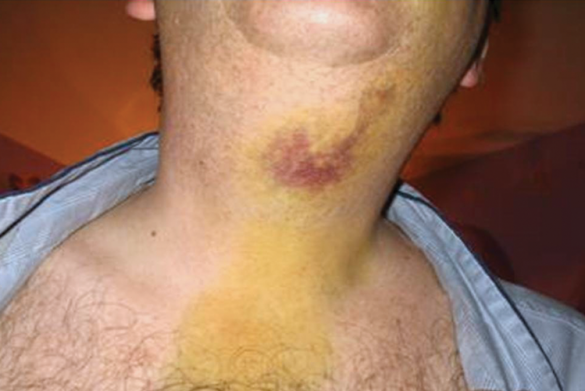
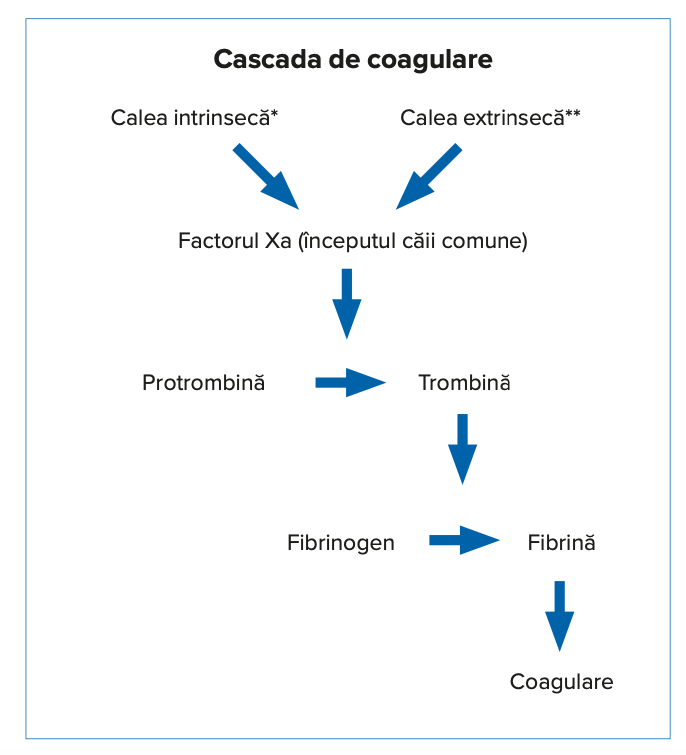
Fig. 3. Cascada de coagulare: căile intrinsecă și extrinsecă.*Calea intrinsecă (calea de activare prin contact): la locul lezat, colagenul expus se combină cu factorul XII pentru a iniția cascada de coagulare. **Calea extrinsecă (calea factorilor): la nivelul leziunii, se eliberează factorul 3 (factor tisular), inițiind calea factorilor de coagulare. Factorul tisular creează un complex împreună cu factorul 7a, care cauzează activarea factorului 10, acesta din urmă scindându-se pentru a deveni factorul 10a, ce constituie începutul căii comune de coagulare.


Verifică-ți cunoștințele acumulate după parcurgerea articolului prin rezolvarea CHESTIONARULUI următor:
1. Sângerarea întârziată (> 24 ore) este denumită hemoragie secundară și poate fi cauzată de:
- a. dislocarea cheagului;
- b. traumă;
- c. infecții;
- d. toate cele de mai sus.
2. Procedurile dentare elective ar trebui evitate la pacienții a căror tensiune arterială este:
- a. peste 180/110 mmHg;
- b. peste 140/100 mmHg;
- c. sub 140/100 mmHg;
- d. peste 160/110 mmHg.
3. Câte zile trebuie întreruptă administrarea de Plavix înaintea chirurgiei dentare de rutină?
- a. 3 zile;
- b. 5 zile;
- c. 7 zile;
- d. nu trebuie întreruptă.
4. În gestionarea hemoragiei, ce trebuie făcut mai întâi pentru a determina sursa exactă a sângerării?
- a. aplicarea aspirației;
- b. injectarea adrenalinei;
- c. utilizarea cauterului;
- d. ligaturarea vasului sangvin.
5. Când se recoltează grefă de țesut conjunctiv, ce distanță trebuie menținută față de artera palatinală mare pentru a evita lezarea acesteia?
- a. la cca 0,5 mm;
- b. la 1 cm;
- c. la cel puțin 2 mm;
- d. la peste 4 mm.
6. Dacă se lezează artera palatinală mare, ce tip de sutură trebuie efectuată?
- a. sutura orizontală întreruptă superficială;
- b. sutura continuă întreruptă;
- c. suturarea alternativă orizontală și verticală;
- d. acul introdus spre os și formând o buclă în jurul vasului de sânge.
7. Câți mililitri de sânge are în medie o persoană?
- a. 4000;
- b. 5000;
- c. 6000;
- d. 7000.
8. Soluțiile intravenoase sunt necesare pentru a crește tensiunea arterială a pacientului dacă:
- a. tensiunea arterială scade cu 20 mmHg;
- b. pierderea de sânge este de 125 ml;
- c. rata cardiacă a pacientului crește cu 10%;
- d. toate cele de mai sus.
9. Potrivit lui Flanagan, cât sânge se poate pierde în 30 minute dacă se lezează artera sublinguală?
- a. cca 200 ml;
- b. nu mai mult de 320 ml;
- c. până la 420 ml;
- d. cel puțin 250 ml.
10. După cât timp, culoarea echimozei devine verde?
- a. câteva ore;
- b. 24 de ore;
- c. 6 zile;
- d. 8 zile.
(răspunsuri corecte: 1d, 2a, 3d, 4a, 5c, 6d, 7b, 8a, 9c, 10c).
Referințe bibliografice:
1. Singh J, Santosh Reddy G, Allwyn Meshack R, et al. An overview in management of intraoral bleeding. Int J Clin Dent Sci. 2012;3(2):39-43.
2. McCormick NJ, Moore UJ, Meechan JG. Haemostasis. Part 1: The management of post-extraction haemorrhage. Dent Update. 2014;41(4):290-296.
3. Moake JL. Overview of Coagulation Disorders. MSD Manual website. Updated January 2020. https://www.msdmanuals.com/professional/hematology-and-oncology/coagulation-disorders/overview-of-coagulation-disorders. Accessed November 2, 2020.
4. Hayward CP, Moffat KA. Laboratory testing for bleeding disorders: strategic uses of high and low-yield tests. Int J Lab Hematol. 2013;35(3):322-333.
5. Southerland JH, Gill DG, Gangula PR, et al. Dental management in patients with hypertension: challenges and solutions. Clin Cosmet Investig Dent. 2016;8:111-120.
6. McBeth PB, Weinberg JA, Sarani B, et al. A surgeon’s guide to anticoagulant and antiplatelet medications part one: warfarin and new direct oral anticoagulant medications. Trauma Surg Acute Care Open. 2016;1(1):e000020.
7. Yeung LYY, Sarani B, Weinberg JA, et al. Surgeon’s guide to anticoagulant and antiplatelet medications part two: antiplatelet agents and perioperative management of long-term anticoagulation. Trauma Surg Acute Care Open. 2016;1(1):e000022.
8. Pototski M, Amenábar JM. Dental management of patients receiving anticoagulation or antiplatelet treatment. J Oral Sci. 2007;49(4):253-258.
9. American Dental Association. Oral Health Topics. Oral Anticoagulant and Antiplatelet Medications and Dental Procedures. ADA website. Updated September 14, 2020. https://www.ada.org/en/member-center/oral-health-topics/oral-anticoagulant-and-antiplatelet-medications-and-dental-procedures. Accessed November 2, 2020.
10. Wynn RL. The New Anticoagulants: Bleeding Risks in Dental Management. Wolters Kluwer website. https://www.wolterskluwercdi.com/blog/new-anticoagulants-bleeding-risks-dental-management/. Accessed January 20, 2020.
11. Fortier K, Shroff D, Reebye UN. Review: an overview and analysis of novel oral anticoagulants and their dental implications. Gerodontology. 2018;35(2):78-86.
12. Wahl MJ. The mythology of anticoagulation therapy interruption for dental surgery. J Am Dent Assoc. 2018;149(1):e1-e10.
13. Miller CS. A perspective on “The mythology of anticoagulation interruption for dental surgery.” J Am Dent Assoc. 2018;149(1):3-6.
14. Daly C. Treating patients on new anticoagulant drugs. Aust Prescr. 2016;39(6):205-207.
15. Lusk KA, Snoga JL, Benitez RM, Sarbacker GB. Management of direct-acting oral anticoagulants surrounding dental procedures with low-to-moderate risk of bleeding. J Pharm Pract. 2018;31(2):202-207.
16. Abebe W. Review of herbal medications with the potential to cause bleeding: dental implications, and risk prediction and prevention avenues. EPMA J. 2019;10(1):51-64.
17. Kamrani P, Sadiq NM. Anatomy, head and neck, oral cavity (mouth). In: StatPearls [Internet]. Treasure Island, FL: StatPearls Publishing; 2020.
18. Vascular supply to the oral cavity. In: Norton NS, ed. Netter’s Head and Neck Anatomy for Dentistry. Philadelphia, PA: Saunders; 2007:372-378.
19. Kumar S. Local hemostatic agents in the management of bleeding in oral surgery. Asian J Pharm and Clin Res. 2016;9(3):35-41.
20. Chaudhry R, Usama SM, Babiker HM. Physiology, coagulation path-ways. In: StatPearls [Internet]. Treasure Island, FL: StatPearls Publishing; 2020.
21. Kumbargere Nagraj S, Prashanti E, Aggarwal H, et al. Interventions for treating post-extraction bleeding. Cochrane Database Syst Rev. 2018;3(3):CD011930.
22. Mielke CH. Measurement of the bleeding time. Thromb Haemost. 1984;52(2):210-211.
23. Mani A, Anarthe R, Kale P, et al. Hemostatic agents in dentistry. Galore International Journal of Health Sciences and Research. 2018;3(4):40-46.
24. Reiser GM, Bruno JF, Mahan PE, Larkin LH. The subepithelial connective tissue graft palatal donor site: anatomic considerations for surgeons. Int J Periodontics Restorative Dent. 1996;16(2):130-137.
25. Singhal MK, Dandriyal R, Aggarwal A, et al. Implant placement into the nasopalatine foramen: considerations from anatomical and surgical point of view. Ann Maxillofac Surg. 2018;8(2):347-351.
26. Cavallaro J, Tsuji S, Chiu TS, Greenstein G. Management of the nasopalatine canal and foramen associated with dental implant therapy. Compend Contin Educ Dent. 2016;38(6):367-372.
27. Greenstein G, Cavallaro J, Romanos G, Tarnow D. Clinical recommendations for avoiding and managing surgical complications associated with implant dentistry: a review. J Periodontol. 2008;79(8):1317-1329.
28. Greenstein G, Cavallaro J. Mapping the maxillary sinus. Decisions in Dentistry. 2016;2(12):12-17.
29. Elian N, Wallace S, Cho SC, et al. Distribution of the maxillary artery as it relates to sinus floor augmentation. Int J Oral Maxillofac Implants. 2005;20(5):784-787.
30. Flanagan D. Important arterial supply of the mandible, control of an arterial hemorrhage, and report of a hemorrhagic incident. J Oral Implantol. 2003;29(4):165-173.
31. Lundsgaard-Hansen P. Treatment of acute blood loss. Vox Sang. 1992;63(4):241-246.
32. Baab DA, Ammons WF Jr, Belinsky H. Blood loss during periodontal flap surgery. J Periodontol. 1977;48(11):693-698.
33. Gladfelter IA Jr. A review of blood transfusion. Gen Dent. 1988;36(1):37-39.
34. Buckley JA, Ciancio SG, McMullen JA. Efficacy of epinephrine concentration in local anesthesia during periodontal surgery. J Periodontol. 1984;55(11):653-657.
35. Stal L. Understanding how a tea bag can assist with bleeding control after a dental extraction. Lugansk Stal website. March 2, 2017. http://luganskstal.com/2017/03/02/understanding-how-a-tea-bag-can-assist-with-bleeding-control-after-a-dental-extraction/. Accessed November 2, 2020.
36. Cavallaro J, Greenstein B, Greenstein G. Extracting teeth in preparation for dental implants. Dentistry Today. 2014;33(10):92-100.
37. Timmons J. The Colorful Stages of Bruises: What’s Going on in There? Healthline website. Updated March 8, 2019. https://www.healthline.com/health/bruise-colors. Accessed November 2, 2020.




