Originally published in Compendium, an AEGIS Publications Property. All rights reserved.
Dental Care as a Safe and Essential Part of a Healthy Pregnancy by Irina F. Dragan, DDS, MS; Valery Veglia, RDH, MBA; Maria L. Geisinger, DDS, MS; and David C. Alexander, BDS, MSc. Originally published in Compendium of Continuing Education in Dentistry 39(2) February 2018. © 2018 AEGIS Publications, LLC. All rights reserved. Reprinted with permission of the publishers.
Despre autori:
Irina F. Dragan, DDS, MS
Assistant Professor, Department of Periodontology, and Faculty Practice Provider, Tufts University School of Dental Medicine, Boston, Massachusetts
Valery Veglia, RDH, MBA
Practice Manager, Tufts University School of Dental Medicine, Boston, Massachusetts
Maria L. Geisinger, DDS, MS
Associate Professor, Director Advanced Education Program in Periodontology, University of Alabama at Birmingham, Birmingham, Alabama
David C. Alexander, BDS, MSc
Principal, Appolonia Global Health Sciences LLC, Green Brook, New Jersey
Prima parte a acestei recenzii rezumă instrucţiunile pentru îngrijirea stomatologică în timpul sarcinii, oferă o prezentare a modificărilor fiziologice care survin şi a relevanţei lor asupra sănătăţii orale şi a îngrijirii dentare, subliniază factorii de risc pentru afecţiunile orale şi ia în considerare strategiile preventive în timp util.
Obiective de studiat:
- descrierea modificărilor fiziologice sistemice care survin în cursul sarcinii, inclusiv cele din cavitatea orală
- dezbaterea actualelor instrucţiuni şi declaraţii de consens pentru sănătatea orală şi îngrijirea stomatologică în cursul sarcinii
- evaluarea factorilor de risc pentru afecţiunile orale la pacientele însărcinate cu scopul de a permite strategii preventive acordate în timp util şi servicii restauratoare
- explicarea necesităţii colaborării interprofesionale cu echipa perinatală pentru a obţine rezultate reuşite
Mulţi practicieni dentari şi medicali, inclusiv furnizorii de îngrijire prenatală, se luptă cu interpretarea siguranţei şi a adecvării tratamentului stomatologic în perioada sarcinii, în pofida unei serii de rapoarte de consens şi instrucţiuni care indică faptul că îngrijirea dentară preventivă şi restauratoare sunt sigure şi esenţiale.4,5 Nu este surprinzător faptul că această incertitudine pare să existe în rândul mamelor însărcinate. Puţine femei gravide solicită sau primesc îngrijire stomatologică de rutină şi una din două cu probleme dentare evidente nu solicită asistenţă. 6
Sănătatea orală şi igiena dentară bună sunt componente esenţiale ale unei sarcini sănătoase şi pot reduce povara încărcăturii bacteriene şi mediatorii inflamatori, permit evitarea intervenţiilor stomatologice şi ajută viitoarea mamă şi fătul să îşi menţină bunăstarea globală.6,7 În plus, sarcina poate oferi un moment prielnic pentru învăţat, când viitoarea mamă prezintă un interes sporit pentru sănătatea orală, oferind echipei stomatologice oportunitatea de a discuta autoîngrijirea optimă şi utilizarea adecvată a serviciilor dentare atât pentru ea, cât şi pentru infant.1 Mai mult, paleta multidisciplinară de profesionişti din domeniul sănătăţii prenatale permite colaborarea interprofesională şi şansa de a obţine rezultate mai bune în privinţa sănătăţii precum şi oportunităţi mai bune de trimitere a pacientelor.
Amânarea îngrijirii stomatologice până după naştere este adesea rezultatul fricii şi precauţiei pacientelor, dar şi din partea echipei stomatologice. Interacţiunile moleculare şi celulare complexe ale relaţiilor dintre sănătatea orală şi sistemică sunt provocatoare atunci când vin în discuţie recomandările clinice concrete. Multe paciente şi furnizorii de îngrijire prenatală nu conştientizează adesea aceste relaţii.8 Pentru a evita orice neînţelegere şi pentru a construi abilităţi şi încredere în îngrijirea femeilor însărcinate, profesioniştii din domeniul stomatologic ar trebui să se familiarizeze cu actualele declaraţii şi recomandări de consens pentru a oferi servicii dentare adecvate.9
Managementul stomatologic al pacientelor însărcinate care prezintă comorbidităţi precum diabetul, probleme valvulare, hipertensiune, tulburări hemoragice şi altele, alături de complicaţii ale sarcinii şi/sau factori de risc semnificativi pentru rezultate adverse depăşesc obiectivul prezentei recenzii. Accentul este acordat pacientei sănătoase cu o sarcină necomplicată.
Declaraţii de consens şi recomandări practice
Grupurile multidisciplinare reprezentând asistenţa socială şi asistenţa medicală pentru femei şi nou-născuţi au evaluat dovezile cu privire la furnizarea îngrijirii dentare în perioada sarcinii, cu scopul de a ajuta rezultate optime pentru toate femeile însărcinate. Oral Health Care During Pregnancy: A National Consensus Statement a fost publicată în 2012 de către National Maternal and Child Oral Health Resource Center din cadrul Universităţii din Georgetown pentru a stabili recomandările care să permită femeilor însărcinate să primească servicii optime de sănătate orală.9 Declaraţia oferă îndrumări detaliate pentru practicienii din sfera prenatală şi a sănătăţii orale, susţinând că tratamentul dentar diagnostic, preventiv şi restaurator este sigur pe toată durata sarcinii şi este eficient în îmbunătăţirea şi menţinerea sănătăţii orale. Oferă totodată instrucţiuni pentru practicieni pe care să le împărtăşească cu femeile însărcinate care includ practicarea bunei igiene orale şi alimentaţia sănătoasă. Sunt prezentate şi considerente farmacologice şi includ indicaţii şi contraindicaţii pentru analgezice, antibiotice, anestezice şi agenţi antimicrobieni.6,10
Şi alte departamente de sănătate din diferite state americane au publicat la rândul lor declaraţii de consens şi recomandări practice.4,9,11-17 În mod tipic, aceste publicaţii au inclus contribuţii de consens provenite de la organizaţii care reprezintă obstetricienii şi ginecologii, asistenţa primară, pediatrii, asistentele-moaşele, stomatologii pediatri, stomatologia de sănătate publică şi parodontologia.
Rapoartele privind utilizarea asistenţei stomatologice în cursul sarcinii variază între 23-35%. Până la un sfert dintre femeile însărcinate chestionate au raportat că au avut o problemă stomatologică şi dintre acestea cam jumătate au apelat la asistenţă stomatologică.6 Nefolosirea asistenţei stomatologice poate fi influenţată de lipsa sau acoperirea necorespunzătoare a asigurărilor dentare în rândul femeilor cu venituri mici, alţi factori de stres (cum ar fi şomajul, locuinţa, violenţa din partea partenerului, abuzul de substanţe) şi/sau refuzul practicienilor dentari de a trata datorită recomandărilor anterioare care nu ţineau cont de cunoştinţele actuale bazate pe dovezi.4
Pe de altă parte, sarcina oferă totodată perspectiva pentru autoîngrijire îmbunătăţită. De exemplu, femeile însărcinate au aproape de 2 ori mai multe şanse să renunţe la fumat şi să rămână nefumătoare.19,20 Mai mult, s-a demonstrat că sănătatea şi igiena orală maternă îmbunătăţită reduce ratele de carie la copiii cu vârsta de până la 5 ani.18,21 Aceasta poate reprezenta un moment critic pentru a permite o intervenţie care să aibă un efect de lungă durată asupra sănătăţii orale materne, cât şi asupra copilului.
Modificări fiziologice la pacientele dentare însărcinate
Sarcina este marcată de schimbări fiziologice complexe. În perioada sarcinii apar numeroase schimbări temporare în mecanismele normale ale unui corp feminin sănătos, iar adaptările survin pentru a adapta fătul în dezvoltare:1,2,10:
Sistemul cardiovascular
Cresc volumul sanguin, rata cardiacă şi debitul cardiac deopotrivă. Relaxarea musculaturii netede poate duce la vasodilataţie şi o diminuare a tensiunii arteriale diastolice. În cel de-al doilea şi al treilea trimestru, poate surveni sindromul hipotensiv supin datorită greutăţii fătului şi a uterului care comprimă vena cavă inferioară. Semnificaţia stomatologică: Monitorizarea tensiunii arteriale va fi utilă şi ideal ar trebui să se compare cu cea raportată de alţi furnizori de asistenţă medicală prenatală. În al doilea şi al treilea trimestru pacienta ar trebui înclinată spre partea stângă pentru a elibera presiunea exercitată pe vena cava inferioară.
Sistemul respirator
Hiperventilaţia, dispneea şi hipoxia pot apărea din cauza necesarului de oxigen matern-fetal sporit, din cauza deplasării în sus a diafragmei prin dezvoltarea fătului şi datorită edemului căilor respiratorii. Semnificaţia stomatologică: Aceste efecte pot fi exacerbate în poziţia supină.
Sistemul gastrointestinal
Greaţa şi vărsăturile sunt schimbările cele mai frecvente. Refluxul gastroesofagian şi simptomele arsurii gastrice sunt obişnuite în etapele tardive şi sunt considerate a fi efectul modificărilor fizice ale fătului mărit. Semnificaţia stomatologică: Refluxul şi vărsăturile amplifică riscul eroziunii acide. La pacientele care suferă de starea de rău şi greaţa de dimineaţă, poate fi utilă o oarecare flexibilitate în programarea şedinţelor stomatologice.
Sistemul endocrin
Numeroase modificări survin în urma creşterii semnificative a progesteronului şi a estrogenilor. De exemplu, sensibilitatea la insulină se poate diminua, amplificând riscul diabetului gestaţional. Semnificaţia stomatologică: Se crede că poftele alimentare şi aportul crescut de alimente sunt de origine hormonală şi pot amplifica riscul cariei şi al eroziunii acide. Estrogenul elevat poate duce la permeabilitate vasculară manifestând o inflamaţie gingivală crescută, combinată cu un nivel crescut de parodontopatogeni, în special Porphyromonas gingivalis şi Prevotella intermedia.
Sistemul renal
Rata de filtrare glomerulară crescută poate duce la o mai mare nevoie de urinare, care poate fi exacerbată de presiunea fătului în dezvoltare. Semnificaţia stomatologică: În cursul şedinţelor stomatologice prelungite trebuie să se ţină cont de această nevoie.
Sistemul imun
Sistemul imun se adaptează pentru a acomoda fătul şi diferenţele sale genetice cu mama. Semnificaţia stomatologică: Schimbările din sistemul imun pot fi la rândul lor responsabile de reacţia crescută la placă manifestată sub forma gingivitei de sarcină sau granulomului piogen.
Sistemul metabolic
Cerinţele nutriţionale zilnice cresc pentru a susţine dezvoltarea fetală. Creşterea uterului şi a placentei, dezvoltarea fătului alături de fluidele corporale crescute şi depunerea grăsimilor contribuie deopotrivă la creşterea greutăţii corporale. Semnificaţia stomatologică: Apetitul crescut poate fi satisfăcut de cantităţi mai mari de alimente şi consumul mai frecvent de alimente şi băuturi care conţin zaharuri, sporind astfel riscul cariei dentare.
Modificări la nivelul cavităţii orale în perioada sarcinii
Ţesuturi moi
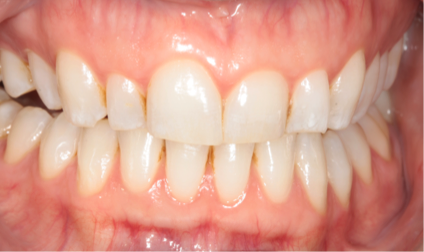
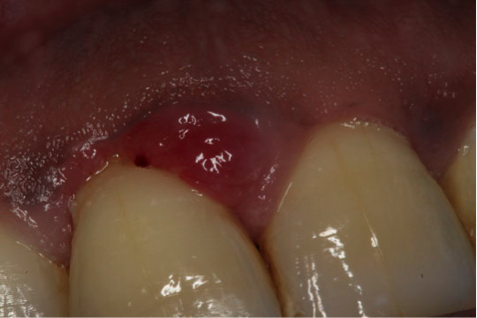
Inflamaţia gingivală crescută din perioada gestaţiei se datorează patogenităţii elevate şi /sau unui răspuns mai intens al gazdei la biofilmul plăcii.8 Gingivita indusă de placă este cea mai frecventă formă a bolii parodontale, afectând între 36-100% dintre femeile însărcinate.22-24 Numeroase stări se manifestă clinic sub forma gingivitei (fig. 1), tumefacţia gingivală sau granulomul piogen (fig. 3).
Sarcina nu cauzează boală parodontală dar poate exacerba orice stare inflamatorie actuală sau poate predispune femeia însărcinată la inflamaţie accentuată. Dacă mama a fost diagnosticată cu parodontită, afecţiunea poate influenţa dezvoltarea sau sănătatea generală a fătului ca rezultat al plăcii bacteriene sau al mediatorilor inflamatori eliberaţi de ţesuturile gazdă care pătrund în circulaţie şi ajung la placentă.25 La nivel mondial, 15 milioane de copii se nasc prematur în fiecare an, iar naşterea prematură constituie a doua dintre cele mai frecvente cauze de deces în rândul copiilor cu vârsta de până la 5 ani.26 În SUA, în anul 2015 naşterea prematură a afectat aproximativ unul din 10 copii.27
Pacientele gestante ar trebui evaluate pentru a determina starea lor parodontală, iar cele care manifestă semne de gingivită sau granulom de sarcină sau care sunt compromise din punct de vedere parodontal ar trebui dispensarizate mai frecvent pentru profilaxie sau detartraj şi planare radiculară, la nevoie. În plus, clinicianul poate face recomandările adecvate în ceea ce priveşte autoîngrijirea la domiciliu şi îngrijirea profesională la cabinet.
Un accent deosebit ar trebui pus pe igiena orală meticuloasă când în perioada sarcinii sunt prezente gingivita şi/sau afecţiunile parodontale cum ar fi granulomul de sarcină. Aceste stări se pot ameliora cu ajutorul instrucţiunilor intense şi utilizarea instrumentelor auxiliare avansate de igienă orală.28 După naştere, în majoritatea cazurilor survine rezoluţia întrucât corpul revine la starea sa negestaţională.29,30 Dacă nu se obţine rezoluţia totală, trebuie luată în considerare recomandarea unui parodontolog.
Ţesuturi dure
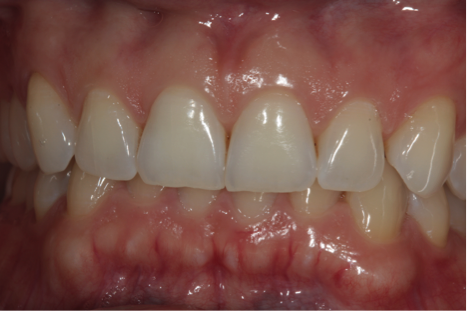
Smalţul dentar şi dentina expusă pot fi afectate indirect în timpul sarcinii fie prin vărsături asociate cu starea de rău matinală, fie de poftele alimentare. Prezenţa acidului gastric în cavitatea orală cauzează demineralizare şi slăbirea stratului superficial la nivelul smalţului şi al dentinei, ceea ce se poate asocia cu eroziune. Pofta pentru alimentele şi băuturile acide, cum ar fi fructele şi sucurile citrice sau băuturile carbogazoase pot duce, de asemenea, la eroziune.31,32
Eroziunea se poate manifesta iniţial prin simptomele sensibilităţii şi semnele clinice ale unei suprafeţe de smalţ netede şi mate (fig. 2). Stadiile ulterioare ale eroziunii vor apărea sub forma craterelor în regiunile cervicale, îngălbenirea pe măsura subţierii smalţului, reducerea înălţimii incizale şi pierderea caracteristicilor anatomice cum ar fi gropiţele şi cuspizii. Eroziunea indusă de vărsături apare cel mai frecvent pe suprafeţele palatinale ale molarilor şi incisivilor superiori, în timp ce eroziunea acidă datorată alimentelor şi băuturilor acide este mai puţin distinctă şi variază foarte mult.
Îngrijirea în timpul sarcinii
Istoricul sănătăţii
Principiile standard pentru înregistrarea istoricului, evaluarea, diagnosticul şi planificarea tratamentului se aplică pacientelor însărcinate aşa cum se face pentru orice alt pacient dentar. Când se consemnează istoricul oricărei paciente gestante se pot adresa o serie de întrebări suplimentare, ca cele expuse în tabelul 1.
Recomandare cheie pentru orice asistenţă de sănătate orală
Profesioniştii din domeniul stomatologiei ar trebui să reasigure pacientele însărcinate şi pe cele care intenţionează să devină mame că îngrijirea sănătăţii orale, inclusiv radiografiile, medicaţia analgezică şi anestezia locală sunt sigure pe toată durata sarcinii.9,11-17 Această reasigurare ar trebui să includă încurajarea de a continua solicitarea îngrijirii, de a practica igiena orală eficientă, de a mânca alimente sănătoase şi de a participa la cursuri prenatale.
Confortul pacientei
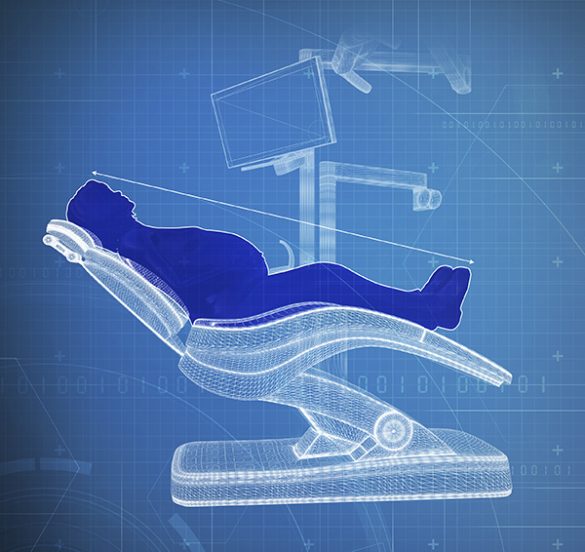
Pentru pacientă poate fi dificilă găsirea unei poziţii confortabile în scaunul stomatologic. Cu toate acestea, se recomandă o poziţie semiînclinată în care capul este menţinut mai sus decât picioarele. Trebuie permise schimbările frecvente ale poziţiei. În stadiile avansate ale gestaţiei, îndeosebi în ultimul trimestru, sub şoldul drept al pacientei ar trebui introdusă o pernă mică sau un prosop rulat pentru ca pacienta să poate evita ameţeala sau greaţa, întrucât această manevră deplasează greutatea fătului de pe vena cavă inferioară (fig. 4).
Evaluarea clinică
Datorită riscului crescut de modificări ale ţesuturilor moi şi dure, evaluarea clinică ar trebui să includă accentul pus pe detectarea modificărilor din statusul parodontal, carios şi eroziv. Pacientele dispensarizate ani la rând şi au manifestat un control bun al plăcii, lipsa inflamaţiei gingivale şi a leziunilor albe cretoase, şi lipsa semnelor precoce ale uzurii dentare erozive la un moment dat brusc pot prezenta unele sau toate aceste modificări menţionate. Evaluarea ar trebui să includă întrebări ale chestionarului cu privire la răul de dimineaţă şi abilitatea de a realiza igiena orală în primele ore ale dimineţii, eficienţa igienizării intraorale şi dezvoltarea oricăror schimbări în cadrul obiceiurilor alimentare.
Educaţia sănătăţii dentare
Înainte de concepţie sau cât mai devreme în cursul sarcinii după cum are oportunitatea, pacienta ar trebui să primească informaţii cu privire la modificările fiziologice întâlnite în mod frecvent, inclusiv accentuarea sângerării gingivale şi creşterea volumului gingival sub forma granulomului de sarcină, caria dentară sau eroziunea. Subiectele care trebuie discutate cu pacienta pentru a reduce riscul acestor afecţiuni sunt enumerate în tabelul 2.
Furnizarea şi planificarea tratamentului stomatologic
Deşi procedurile necesare se pot oferi în orice etapă a sarcinii, este prudentă evitarea programării asistenţei stomatologice elective în primul trimestru şi în ultima jumătate a celui de-al doilea trimestru.29Astfel, perioada ideală pentru tratamente este cuprinsă între săptămânile 14 şi 20.
Dacă în perioada gestaţiei este indicat detartrajul şi netezirea radiculară, anestezicele locale din categoria B şi C propusă de FDA în cazul sarcinii se pot utiliza în siguranţă. De exemplu, lidocaina şi prilocaina sunt sigure atâta timp cât sunt utilizate în dozele recomandate29. Academia Americană de Parodontologie a afirmat că prezenţa unei infecţii acute, abces sau alte surse posibil diseminante de infecţie pot justifica intervenţia promptă indiferent de stadiul sarcinii.29 (Observaţia autorilor: Mecanismele farmacologice şi sugestiile de prescriere depăşesc obiectivul acestui articol care are intenţia de a sublinia necesitatea de a oferi asistenţă stomatologică femeilor cu sarcini sănătoase, necomplicate).
Amânarea sau refuzul asistenţei dentare (fie de către pacientă, fie de către clinician) până după naştere este în general descurajată întrucât proaspăta mamă poate fi preocupată cu îngrijirea nou-născutului şi poate considera dificilă programarea ei, alături de organizarea unui îngrijitor pentru infantul ei.
După naştere
Inflamaţia gingivală, inclusiv granuloamele piogene, vor dispărea în general după naştere, iar ţesuturile gingivale vor reveni în mod obişnuit la starea lor dinaintea sarcinii. De asemenea, va scădea şi orice poftă pentru alimente care amplifică riscul pentru carii şi eroziune acidă, în majoritatea cazurilor înainte de termen.1,2,10 Dacă starea gingivală persistă, trebuie luată în considerare îndrumarea către un parodontolog, îndeosebi pentru managementul oricărui semn restant de granulom piogen.
În cazul primul copil, părinţii îşi vor schimba cel mai probabil rutina zilnică şi stilul de viaţă şi, ca atare, pot neglija propria lor îngrijire. Pot omite sau pot eşua în stabilirea unei vizite stomatologice din cauza preocupării lor naturale legate de noul membru al familiei. Astfel, pe măsură ce un set de factori de risc scade la naştere, apare un alt set care poate compromite în continuare sănătatea orală a părinţilor, iar aceşti factori trebuie luaţi în considerare.
Mulţi părinţi vor căuta informaţii despre sănătatea orală a infanţilor şi momentul potrivit pentru începerea vizitelor stomatologice. Academia Americană de Stomatologie Pediatrică încurajează părinţii şi furnizori de îngrijiri medicale să ajute ca fiecare copil să beneficieze de un cămin stomatologic care oferă îngrijire comprehensivă, permanent accesibilă, coordonată şi plină de compasiune până la vârsta de 12 luni.33
Rezumat
În cursul sarcinii, apar modificări în multe sisteme, inclusiv la nivelul cavităţii orale. Cele mai multe dintre acestea sunt hormonale sau fizice şi pot duce la modificări ulterioare ale ţesuturilor orale cum ar fi inflamaţia gingivală şi riscul crescut pentru caria dentară şi eroziunea acidă. Declaraţia Naţională de Consens şi ghidurile propuse de numeroase alte grupuri de experţi indică faptul că tratamentul stomatologic de rutină, inclusiv radiografiile, sunt considerate sigure în perioada sarcinii.
Multe femei gestante, membrii ai echipei de îngrijire prenatală şi unii practicieni din domeniul stomatologiei pot fi incerţi cu privire la siguranţa şi adecvarea îngrijirii dentare în cursul sarcinii. Momentul ideal pentru asistenţa electivă este la începutul celui de-al doilea trimestru. În stadiile ulterioare ale gestaţiei confortul şi unghiul scaunului dentar sunt considerente importante.
Datorită riscului crescut de boli parodontale, carie dentară şi eroziune acidă, practicile corecte de igienă orală sunt esenţiale şi ar trebui să includă periajul dentar de două ori pe zi cu o pastă de dinţi fluorurată, igienizarea interdentară zilnică şi folosirea apelor de gură fluorurate sau antimicrobiene, conform indicaţiilor.
Practicienii din sfera dentară ar trebui să fie pregătiţi pentru a colabora cu echipa de îngrijire prenatală a pacientei şi să susţină asistenţa prenatală şi să ajute la organizarea acesteia în cazul pacientelor care nu au un furnizor de îngrijire prenatală. Doar o mică parte a pacientelor însărcinate solicită asistenţă stomatologică şi sub jumătate dintre cele care întâmpină probleme dentare în perioada sarcinii apelează la asistenţă.
Colaborarea cu echipa de îngrijire prenatală poate uşura îndrumarea către medicul stomatolog şi un astfel de canal de comunicare între comunităţile de sănătate orală şi prenatală poate facilita rezultate de sănătate maternă şi pediatrică deopotrivă.
TABELUL 1: Exemple de întrebări care se pot adăuga la istoricul sănătăţii pe baza Declaraţiei Naţionale de Consens9 şi relevanţa răspunsurilor
| ÎNTREBĂRI | RELEVANŢA RĂSPUNSURILOR |
| Când este termenul naşterii? În a câta săptămână a sarcinii sunteţi? | De determinat programul ideal pentru orice tratament; de evaluat dieta adecvată şi consilierea de igienă orală; de anticipat posibilele modificări clinice la examinarea clinică. |
| Aveţi vreo întrebare sau preocupare legată de primirea asistenţei orale în perioada sarcinii? | De explicat că multe femei însărcinate şi unii furnizori de îngrijirii prenatale sunt confuzi cu privire la siguranţa şi caracterul adecvat al îngrijirii stomatologice, chiar şi atunci când survin probleme dentare. |
| Aţi beneficiat de îngrijire prenatală? Dacă nu, aveţi nevoie de ajutor pentru stabilirea unei şedinţe în vederea îngrijirii prenatale? | De explicat importanţa îngrijirii prenatale şi oferirea asistenţei în îndrumarea pacientelor către profesioniştii din sfera îngrijirii prenatale în comunitate, îndeosebi în rândul acelora care acceptă programele de asigurări publice. |
| De când sunteţi însărcinată aţi vărsat? Dacă da, cât de frecvent? De asemenea, suferiţi de arsuri gastrice sau aveţi reflux acid în cavitatea orală? | De evaluat riscul eroziunii acide. |
| Aveţi pofte sau aversiuni alimentare? | De evaluat riscul cariei dentare, al eroziunii acide şi al adecvanţei nutriţiei generale. |
| Aveţi vreun dinte sensibil la căldură sau rece, la alimente sau băuturi dulci sau acide? | De evaluat riscul eroziunii acide. |
| Aveţi gingii umflate sau sângerânde, dureri dentare sau alte probleme orale? De când aţi devenit însărcinată aţi observat vreo modificare? | De evaluat probabilitatea modificărilor de la nivelul ţesuturilor moi, a cariei sau a altor afecţiuni orale. |
| Puteţi efectua igiena orală de rutină în regim normal? | De evaluat dacă procedurile de igienă orală sunt compromise din cauza greţurilor şi vărsăturilor care de datorează în mod obişnuit senzaţiei de rău de dimineaţă şi dacă trebuie instituită o prevenţie mai intensă |
TABELUL 2. Subiecte de discutat cu pacientele însărcinate pentru a reduce riscurile de afecţiuni orale
| SUBIECT | RECOMANDARE |
| Controlul plăcii | Controlul plăcii trebuie menţinut la un nivel ridicat; se recomandă zilnic două periaje dentare cu pastă de dinţi fluorurată şi igienizare interdentară zilnică. |
| Ape de gură | Utilizarea unor soluţii fluorurate sau antigingivită (preferabil o formulă fără alcool), este sigură şi se poate continua pe toată durata sarcinii. |
| Eroziunea acidă | După vărsături, cavitatea orală trebuie clătită cu apă, iar periajul dentar trebuie evitat cel puţin 1 oră pentru a permite suprafeţei dentare erodate de acid să se remineralizeze. Adăugarea unei linguriţe de bicarbonat la un pahar de apă va ajuta la neutralizarea mediului acid. |
| Tratament | Tratamentul dentar preventiv, diagnostic şi restaurator este sigur pe toată durata sarcinii şi este eficient în îmbunătăţirea şi menţinerea sănătăţii orale. Este de preferat totuşi ca îngrijirea stomatologică electivă să fie evitată în primul trimestru şi în a doua jumătate a celui de-al treilea trimestru. |
| Reevaluare | Reevaluarea dentară este prudentă în cursul stadiilor tardive ale sarcinii. Tratamentul nu ar trebui amânat inutil pentru că pacienta este predispusă să întâmpine dificultăţi privind programarea ei după naştere, în perioada în care îngrijeşte nou-născutul. Modificările survenite în sănătatea gingiei se rezolvă de obicei după naştere; în cazul problemelor care nu se rezolvă complet, se recomandă îndrumarea către un parodontolog. |
Referințe bibliografice:
- Otomo-Corgel J, Steinberg B. Periodontal medicine and the female patient. In: Rose LF, Genco RJ, Cohen DW, Mealey BL, eds. Periodontal Medicine. Hamilton, ON: B.C. Decker; 2000:151-166.
- Otomo-Corgel J. Systemic considerations for female patients. In: Newman MG, van Winkelhoff AJ, eds. Antibiotic and Antimicrobial Use in Dental Practice. Chicago, IL: Quintessence Publishing; 2001:636-649.
- Michalowicz BS, DiAngelis AJ, Novak MJ, et al. Examining the safety of dental treatment in pregnant women. J Am Dent Assoc. 2008;139(6):685-695.
- California Dental Association. Oral Health During Pregnancy & Early Childhood: Evidence-Based Guidelines for Health Professionals. Sacramento, CA: CDA Foundation; February 2010. https://www.cdafoundation.org/portals/0/pdfs/poh_guidelines.pdf. Accessed December 20, 2017.
- Silk H, Douglass AB, Douglass JM, Silk L. Oral health during pregnancy. Am Fam Physician. 2008;77(8):1139-1144.
- Gaffield ML, Gilbert BJ, Malvitz DM, Romaguera R. Oral health during pregnancy: an analysis of information collected by the pregnancy risk assessment monitoring system. J Am Dent Assoc. 2001;132(7):1009-1016.
- Jeffcoat MK, Hauth JC, Geurs NC, et al. Periodontal disease and preterm birth: results of a pilot intervention study. J Periodontol. 2003;74(8):1214-1218.
- Carrillo-de-Albornoz A, Figuero E, Herrera D, Bascones-Martınez A. Gingival changes during pregnancy: II. Influence of hormonal variations on the subgingival biofilm. J Clin Periodontol. 2010;37(3):230-240.
- Oral Health Care During Pregnancy Expert Workgroup. Oral Health Care During Pregnancy: A National Consensus Statement. Washington, DC: National Maternal and Child Oral Health Resource Center; 2012.
- Steinberg BJ, Hilton IV, Iida H, Samelson R. Oral health and dental care during pregnancy. Dent Clin North Am. 2013;57(2):195-210.
- New York State Department of Health. Oral Health Care During Pregnancy and Early Childhood. Practice Guidelines. August 2006. https://www.health.ny.gov/publications/0824.pdf. Accessed December 20, 2017.
- South Carolina Oral Health Coalition. Oral Health Care for Pregnant Women. South Carolina Department of Health and Environmental Control. Updated 2017. http://www.scdhec.gov/library/cr-009437.pdf. Accessed December 20, 2017.
- Association of State and Territorial Dental Directors. Perinatal Oral Health Policy Statement. Adopted July 26, 2012. http://www.astdd.org/docs/perinatal-oral-health-policy-statement-july-26-2012.pdf. Accessed December 20, 2107.
- Association of State and Territorial Dental Directors. Best Practice Approaches for State and Community Oral Health Programs: Perinatal Oral Health. October 25, 2012. http://www.astdd.org/bestpractices/BPAPernatalOralHhealth.pdf. Accessed December 20, 2107.
- Connecticut State Dental Association. Considerations for the Dental Treatment of Pregnant Women. A Resource for Connecticut Dentists. 2013. http://www.csda.com/docs/default-source/dental-resources/considerations-for-treating-pregnant-patients.pdf?sfvrsn=2. Accessed December 20, 2017.
- American College of Obstetricians and Gynecologists. Oral Health Care During Pregnancy and Through the Lifespan. Committee Opinion, Number 569. August 2013, Reaffirmed 2017. https://www.acog.org/-/media/Committee-Opinions/Committee-on-Health-Care-for-Underserved-Women/co569.pdf?dmc=1&ts=20161122T1541218879. Accessed December 20, 2017.
- American Academy of Pediatric Dentistry. Perinatal and Infant Oral Health Care. Revised 2016. http://www.aapd.org/media/Policies_Guidelines/BP_PerinatalOralHealthCare.pdf#xml=http://pr-dtsearch001.americaneagle.com/service/search.asp?cmd=pdfhits&DocId=470&Index=F%3a%5cdtSearch%5caapd%2eorg&HitCount=10&hits=21+5c+95+d5+d6+2fe+347+34d+370+677+&hc=30&req=perinatal. Accessed December 20, 2017.
- Delta Dental Plans Association. Number of pregnant women in U.S. getting dental care on the rise. Delta Dental website. May 12, 2016. https://www.deltadental.com/Public/NewsMedia/NewsReleasePregnantWomenOnTheRise201605.jsp. Accessed December 20, 2017.
- Skjöldebrand J, Gahnberg L. Tobacco preventive measures by dental care staff. An attempt to reduce the use of tobacco among adolescents. Swed Dent J. 1997;21(1-2):49-54.
- Moher M, Hey K, Lancaster T. Workplace interventions for smoking cessation. Cochrane Database Syst Rev. 2005;(2):CD003440.
- Köhler B, Andréen I. Influence of caries-preventive measures in mothers on cariogenic bacteria and caries experience in their children. Arch Oral Biol. 1994;39(10):907-911.
- Löe H, Silness J. Periodontal disease in pregnancy I. Prevalence and severity. Acta Odontol Scand. 1963;21:533-551.
- Maier AW, Orban B. Gingivitis in pregnancy. Oral Surg Oral Med Oral Pathol. 1949;2(3):334-373.
- Jensen J, Liljemark W, Bloomquist C. The effect of female sex hormones on subgingival plaque. J Periodontol. 1981;52(10):599-602.
- Timothé P, Eke PI, Presson SM, Malvitz DM. Dental care use among pregnant women in the United States reported in 1999 and 2002. Prev Chronic Dis. 2005;2(1):1-11. https://www.cdc.gov/pcd/issues/2005/jan/pdf/04_0069.pdf. Accessed December 20, 2017.
- WHO Media Centre. Preterm birth. Fact sheet 363. World Health Organization website. November 2016, updated November 2017. http://www.who.int/mediacentre/factsheets/fs363/en/. Accessed December 20, 2017.
- Hamilton BE, Martin JA, Osterman MJ. Births: Preliminary data for 2015. Natl Vital Stat Rep. 2016;65(3):1-15.
- Geisinger ML, Geurs NC, Bain JL, et al. Oral health education and therapy reduces gingivitis during pregnancy. J Clin Periodontol. 2014;41(2):141-148.
- American Academy of Periodontology statement regarding periodontal management of the pregnant patient. J Periodontol. 2004;75(3):495.
- Sanz M, Kornman K; working group 3 of the joint EFP/AAP workshop. Periodontitis and adverse pregnancy outcomes: consensus report of the Joint EFP/AAP Workshop on Periodontitis and Systemic Diseases. J Periodontol. 2013;84(4 suppl):S164-S169.
- Berkowitz RJ. Causes, treatment and prevention of early childhood caries: a microbiologic perspective. J Can Dent Assoc. 2003;69(5):304-307.
- Bartlett D. Intrinsic causes of erosion. Monogr Oral Sci. 2006;20:119-139.
- American Academy of Pediatric Dentistry. Policy on the Dental Home. 2015. http://www.aapd.org/media/Policies_Guidelines/P_DentalHome.pdf. Accessed December 20, 2017.



